Επιπλοκές βακτηριακής πνευμονίας της κοινότητας στα παιδιά
Η βακτηριακή πνευμονία της κοινότητας στις αναπτυσσόμενες χώρες απαντάται στο 3%-4% των παιδιών, με συνηθέστερο αίτιο τον πνευμονιόκοκκο και σπανιότερα τον στρεπτόκοκκο της ομάδας Α, τον πυογόνο στρεπτόκοκκο και τον σταφυλόκοκκο, ενώ ο Αιμόφιλος Ινφλουένζας τύπου Β έχει σχεδόν εκλείψει μετά την καθολική εφαρμογή του εμβολίου.
Γράφει ο
Θεοφάνης Τσιλιγιάννης
Εξειδικευμένος Παιδοπνευμονολόγος – Παιδίατρος, Επιστημονικός Συνεργάτης Παίδων ΜΗΤΕΡΑ
Η αντιμετώπισή της περιλαμβάνει τη χορήγηση κατάλληλου αντιβιοτικού και την υπόλοιπη υποστηρικτική αγωγή. Αν ο πυρετός επιμένει έπειτα από 48 ώρες και η κλινική κατάσταση του ασθενή δεν βελτιώνεται, πρέπει να τεθεί η υπόνοια επιπλοκών.
Επιπλοκές της βακτηριακής πνευμονίας είναι η παραπνευμονική συλλογή/εμπύημα, η νεκρωτική πνευμονία, το πνευμονικό απόστημα, οι πνευματοκήλες και το βρογχοπλευρικό συρίγγιο.
Παραπνευμονική συλλογή – εμπύημα
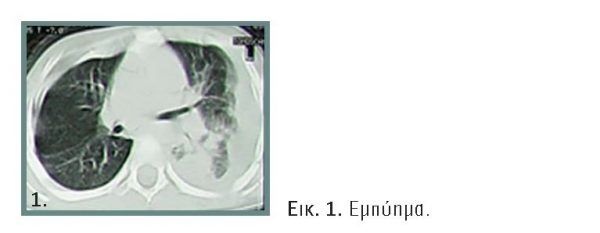
Η φλεγμονή του σπλαγχνικού υπεζωκότα οδηγεί σε αύξηση της ροής αίματος, της υδροστατικής πίεσης και της διαπερατότητας των τριχοειδών, με αποτέλεσμα τη συλλογή υγρού πλούσιου σε πρωτεΐνη στην υπεζωκοτική κοιλότητα το οποίο υπερβαίνει τη -μειωμένη λόγω της φλεγμονής- ικανότητα απορροής των λεμφαγγείων. Απαντάται στο 50% των ασθενών με πνευμονία. Το υγρό ενδέχεται να παραμείνει στο στάδιο του διιδρώματος και να απορροφηθεί ή να εξελιχθεί σε εμπύημα (5%-10%), με τουλάχιστον ένα από τα παρακάτω χαρακτηριστικά: πρωτεΐνη >3,0 g/dl, σχέση πρωτεΐνης πλευριτικού υγρού/πρωτεΐνη ορού> 0,5, LDH πλευριτικού υγρού >200 IU/L ή σχέση LDH πλευριτικού υγρού προς LDH ορού >0,6, pH <7,20, χαμηλά επίπεδα γλυκόζης, αυξημένο αριθμό ερυθρών και λευκών αιμοσφαιρίων με υπερίσχυση των πολυμορφοπύρηνων. Στο πρώιμο ή εξιδρωματικό στάδιο το υγρό είναι ελεύθερο. Λόγω των συνθηκών της φλεγμονής, η πρωτεΐνη εντός 24ώρου πολυμερίζεται (ενδιάμεσο ή ινοπυώδες στάδιο) με αποτέλεσμα τον σχηματισμό ινικών διαφραγματίων, συμφύσεων μεταξύ του σπλαγχνικού και του τοιχωματικού υπεζωκότα και εγκυστώσεων. Το τελικό στάδιο έπειτα από 2 έως 3 εβδομάδες χαρακτηρίζεται από διήθηση της υπεζωκοτικής κοιλότητας από ινοβλάστες, πάχυνση και νεο-αγγείωση των συμφύσεων και σχηματισμό ινώδους μανδύα (παχυπλευρίτιδα) που παγιδεύει και περιορίζει τον πνεύμονα, συνήθως χωρίς ουσιαστική επίπτωση στη λειτουργία του. Η παχυπλευρίτιδα ενδέχεται να εκληφθεί λανθασμένα ως επιμονή της πλευριτικής συλλογής ή των πνευμονικών διηθημάτων, στα παιδιά όμως υποχωρεί συνήθως εντός 6 μηνών. Οι ορότυποι του πνευμονιόκοκκου 19A, 3, 1 και 7F είναι οι κύριοι αιτιολογικοί παράγοντες της πνευμονίας με εμπύημα.
Διαγνωστική προσέγγιση
Το υπερηχογράφημα θώρακος αναδεικνύει την ποσότητα του υγρού, τα ποιοτικά χαρακτηριστικά του και την παρουσία διαφραγματίων και εγκυστώσεων. Η αξονική τομογραφία θώρακος επιπλέον απεικονίζει την έκταση της συλλογής και της υποκείμενης πνευμονίας, καθώς και τυχόν άλλου είδους βλάβες του πνευμονικού παρεγχύματος (εικόνα 1). Η παρακέντηση και η ανάλυση του πλευριτικού υγρού τεκμηριώνει τη διάγνωση του εμπυήματος.
Αντιμετώπιση
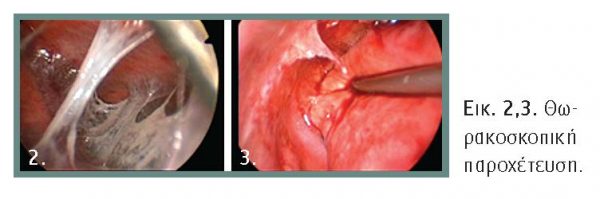
Η θεραπεία στοχεύει κατ᾽ αρχήν στη αντιμετώπιση της πνευμονίας με αντιβιοτικά. Η παροχέτευση της μεγαλύτερης δυνατής ποσότητας του υγρού θα προσφέρει ανακούφιση στον ασθενή και θα επιταχύνει την ανάρρωση. Εάν το υγρό είναι πυώδες, το pH <7,20, η γλυκόζη <50 mg/dL, και υπάρχουν διαφραγμάτια ενδείκνυται η βιντεο-θωρακοσκοπική παροχέτευση (VATS) (εικόνες 2, 3) ή η ινωδόλυση με θρομβολυτικούς παράγοντες. Σπάνια θα απαιτηθεί η θωρακοτομή. Η αναλγησία είναι απαραίτητη μετά την τοποθέτηση θωρακικού σωλήνα παροχέτευσης.
Νεκρωτική πνευμονία
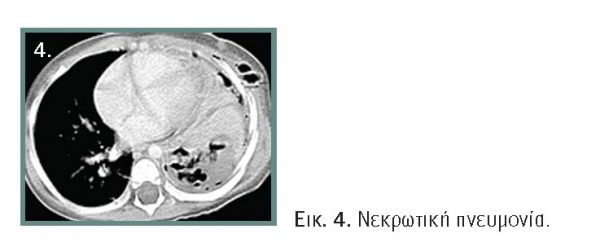
Η νεκρωτική πνευμονία από το 1994 που πρωτοπεριγράφηκε παρουσιάζει αύξηση που οφείλεται κυρίως στην καλύτερη ενημέρωση και εγρήγορση των γιατρών, στην ανάδειξή της με την αξονική τομογραφία θώρακος, καθώς και σε επιδημιολογικούς παράγοντες. Οι συχνότεροι παθογόνοι παράγοντες είναι ο πνευμονιόκοκκος και ο χρυσίζων σταφυλόκοκκος. Χαρακτηρίζεται από νέκρωση και ρευστοποίηση του πνευμονικού παρεγχύματος. Η άμεση κυτταροτοξική βλάβη από μικροβιακές τοξίνες, σε συνδυασμό με την έντονη φλεγμονώδη με επιστράτευση και ενεργοποίηση των πολυμορφοπύρηνων και την απελευθέρωση πρωτεολυτικών ενζύμων, οδηγεί σε αγγειίτιδα και ενεργοποίηση των μηχανισμών πήξεως με αποτέλεσμα τη θρόμβωση – απόφραξη των ενδοπνευμονικών αγγείων και την ιστική καταστροφή. Η ιστική βλάβη του πνεύμονα καταλήγει σε σχηματισμό λεπτοτοιχωματικών κοιλοτήτων που περιέχουν αέρα ή και πυώδες υγρό (μικροαποστημάτια). Η αιμόπτυση, ο επιμένων υψηλός πυρετός και η επηρεασμένη κλινική εικόνα είναι συχνά συνοδά στοιχεία, όπως επίσης η λευκοπενία και η υποαλβουμιναιμία. Εμπύημα συνυπάρχει σχεδόν σε όλους τους ασθενείς με νεκρωτική πνευμονία.
Διαγνωστική προσέγγιση
Η αξονική τομογραφία θώρακος με σκιαγραφικό είναι η εξέταση επιλογής, με χαρακτηριστικά ευρήματα τη μειωμένη η απούσα αγγείωση, την διαταραχή της αρχιτεκτονικής του πνεύμονος και τον σχηματισμό πολλαπλών μικρών κοιλοτήτων με αέρα ή και υγρό περιεχόμενο (εικόνα 4). Το υπερηχογράφημα σε συνδυασμό με έγχρωμο Doppler αναδεικνύει τις περιοχές μειωμένης αιμάτωσης σε ποσοστά ανάλογα με την αξονική τομογραφία.
Αντιμετώπιση
Η θεραπεία περιλαμβάνει την ενδοφλέβια χορήγηση αντιβιοτικών και την παροχέτευση του συνυπάρχοντος εμπυήματος. Η χορήγηση ευρέος φάσματος αντιβιοτικών δεν συνεισφέρει στην ταχύτερη ίαση, μια και δεν έχουν διαπιστωθεί ζώντες μικροοργανισμοί στις βλάβες του πνεύμονα, οι δε χειρουργικές παρεμβάσεις πρέπει να παραμένουν στο ελάχιστο, με εξαίρεση την πνευμονική γάγγραινα με μαζική αιμόπτυση, τη μη ελεγχόμενη σηπτική εικόνα ή τη δυσκολία μηχανικού αερισμού.
Πνευμονικό απόστημα
Αποτελεί σπάνια επιπλοκή της μικροβιακής πνευμονίας, οφείλεται στην εξέλιξη της πνευμονικής φλεγμονής σε ιστική νέκρωση και σχηματισμό κοιλότητας με παχύ τοίχωμα εντός του πνευμονικού παρεγχύματος με πυώδες περιεχόμενο. Ενδέχεται να εμπλέκονται προδιαθεσικοί παράγοντες (εισρόφηση, ανοσοανεπάρκεια, συγγενείς ανωμαλίες, απόφραξη βρόγχου, ενδοκαρδίτιδα).
Η κλινική εικόνα είναι παρόμοια με την εικόνα της πνευμονίας, αν και σε ορισμένες περιπτώσεις η εξέλιξη είναι πιο ύπουλη.
Διαγνωστική προσέγγιση
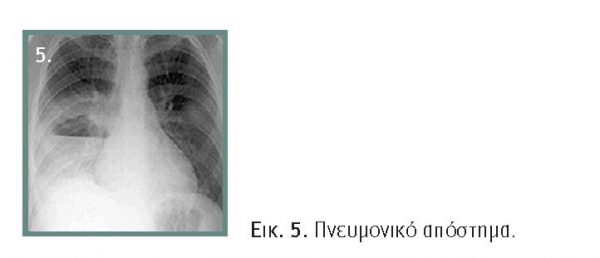
Η διάγνωση τίθεται συνήθως με την ακτινογραφία θώρακος ή με υπέρηχο (Εικόνα 5). Η αξονική τομογραφία με σκιαγραφικό είναι η εξέταση εκλογής και αναδεικνύει την κοιλότητα με το παχυσμένο τοίχωμα και το περιεχόμενο υγρό, ενώ βοηθά στη διαφορική διάγνωση από εμπύημα, νεκρωτική πνευμονία ή υποκείμενη συγγενή ανωμαλία όπως απόλλυμα ή βρογχογενή κύστη.
Αντιμετώπιση
Η βάση της θεραπείας είναι η κατάλληλη ενδοφλέβια αντιβιοτική αγωγή για 2-3 εβδομάδες. Η χειρουργική αντιμετώπιση είναι δυνατή με διαδερμική παροχέτευση και τοποθέτηση καθετήρα Pigtail, κατευθυνόμενη μέσω αξονικού τομογράφου ή θωρακοσκοπικά, ενώ η πρόγνωση επί απουσίας προδιαθεσικών παραγόντων είναι άριστη ανεξάρτητα από τη θεραπεία που θα επιλεγεί.
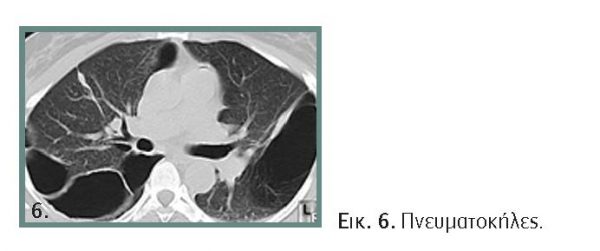
Πνευματοκήλες
Οι πνευματοκήλες είναι λεπτοτοιχωματικές κοιλότητες εντός του πνευμονικού παρεγχύματος που περιέχουν αέρα και αναπτύσσονται ως αποτέλεσμα τοπικής νέκρωσης βρογχιολίων και κυψελίδων με μονόδρομη είσοδο αέρα και ανάπτυξη μηχανισμού βαλβίδας. Απαντώνται στο 2%-8% των παιδιών που νοσηλεύονται με πνευμονία και είναι συχνότερες σε σταφυλοκοκκική και πνευμονιοκοκκική πνευμονία. Η ανάπτυξη πολλαπλών πνευματοκηλών υπό τάση είναι σπάνια στα παιδιά, αλλά είναι δυνατό να ραγούν και να οδηγήσουν σε καθολικό ή εγκυστωμένο πνευμοθώρακα υπό τάση ή και σε μεσοπνευμόνιο και υποδόριο εμφύσημα.
Διαγνωστική προσέγγιση
Οι πνευματοκήλες αναδεικνύονται με την ακτινογραφία θώρακος. Η αξονική τομογραφία αναδεικνύει την εντόπιση και το μέγεθος και βοηθά στη διαφορική διάγνωση από εγκυστωμένο πνευμοθώρακα (εικόνα 6).
Αντιμετώπιση
Η θεραπεία είναι συντηρητική, μια και η πλειονότητα των πνευματοκηλών υποχωρούν αυτόματα σε ποσοστό άνω του 89%. Εάν απαιτηθεί, γίνεται παροχέτευση με διαδερμική παρακέντηση ή τοποθέτηση καθετήρα pigtail καθοδηγούμενη με αξονική τομογραφία ή θωρακοσκοπικά.
Βρογχοπλευρικό συρίγγιο
Είναι σπάνια επιπλοκή, επακόλουθο βαριάς νεκρωτικής πνευμονίας με ιστική νέκρωση μέχρι τον σπλαγχνικό υπεζωκότα, που οδηγεί σε επικοινωνία βρογχικού κλάδου με την υπεζωκοτική κοιλότητα και δημιουργία πνευμοθώρακα. Η παρουσία συμφύσεων μεταξύ σπλαγχνικού και τοιχωματικού υπεζωκότα ενίοτε λειτουργεί ευεργετικά για τη σύγκλιση του συριγγίου. Η βλάβη ενδέχεται να οδηγήσει σε παρατεταμένη ή επίμονη διαφυγή αέρα, οπότε η αντιμετώπιση γίνεται με διάφορες χειρουργικές τεχνικές ή ενδοβρογχική τοποθέτηση βαλβίδας.
Bιβλιογραφία
Fletcher MA, Schmitt HJ, Syrochkina M, Sylvester G. Pneumococcal empyema and complicated pneumonias: global trends in incidence, prevalence, and serotype epidemiology. Eur J Clin Microbiol Infect Dis. 2014; 33(6): 879-910.
Olarte L, Barson WJ, Barson RM, et al. Pneumococcal Pneumonia Requiring Hospitalization in US Children in the 13-Valent Pneumococcal Conjugate Vaccine Era. Clin Infect Dis. 2017; 64(12): 1.699-1.704.
Sahn SA. Diagnosis and management of parapneumonic effusions and empyema. Clin Infect Dis 2007; 45: 1.480-1.486
Shah SS, Hall M, Newland JG, et al. Comparative effectiveness of pleural drainage procedures for the treatment of complicated pneumonia in childhood. J Hosp Med. 2011; 6(5): 256-263.
Masters IB, Isles AF, Grimwood K. Necrotizing pneumonia: an emerging problem in children? Pneumonia (Nathan) 2017; 9: 11.
Al-Saleh S, Grasemann H, Cox P. Necrotizing pneumonia complicated by early and late pneumatoceles. Can Respir J 2008; 15(3): 129-132.
Hogan MJ, Coley BD. Interventional radiology treatment of empyema and lung abscesses. Paediatr Respir Rev. 2008; 9(2): 77-84; quiz 84.
Nagasawa KK, Johnson SM. Thoracoscopic treatment of pediatric lung abscesses. J Pediatr Surg. 2010; 45(3): 574-578.
Jester I, Nijran A, Singh M, Parikh DH. Surgical management of bronchopleural fistula in pediatric empyema and necrotizing pneumonia: efficacy of the serratus anterior muscle digitation flap. J Pediatr Surg. 2012; 47(7): 1.358-1.362.
